
Smutek czy apatia (zobojętnienie emocjonalne, bierność i ociężałość w działaniu) są normalnymi odczuciami. Pojawiają się w reakcji na trudne lub stresujące sytuacje. Jednak co, jeśli brak sił do wstania z łóżka utrzymuje się całymi tygodniami? Kiedy uczucie bezsilności oraz bezradności, braku radości i chęci do życia, ciągłego zmęczenia towarzyszy nam dłużej niż dwa tygodnie i zaczyna odbijać się na życiu codziennym to sygnał, by udać się do specjalisty (np. psychiatry, psychologa lub lekarza POZ), gdyż może świadczyć o rozwijającej się depresji.
Depresja jest obecnie jedną z najczęściej występujących na świecie chorób, a według prognoz WHO do 2030 roku stanie się najczęstsza. Już teraz stanowi główną przyczynę niesprawności i niezdolności do pracy. Szacuje się, że globalnie dotyka ona ok. 280 milionów ludzi. Tylko w Polsce choruje na nią ponad milion osób. Dwa razy częściej dotyka kobiet niż mężczyzn. Pierwsze objawy depresji łatwo przeoczyć. Chorym niekiedy trudno dostrzec, że ich stan psychiczny się pogorszył. W efekcie ponad połowa przypadków depresji pozostaje nierozpoznana, a spośród prawidłowo zdiagnozowanych pacjentów tylko połowa otrzymuje właściwe leczenie.
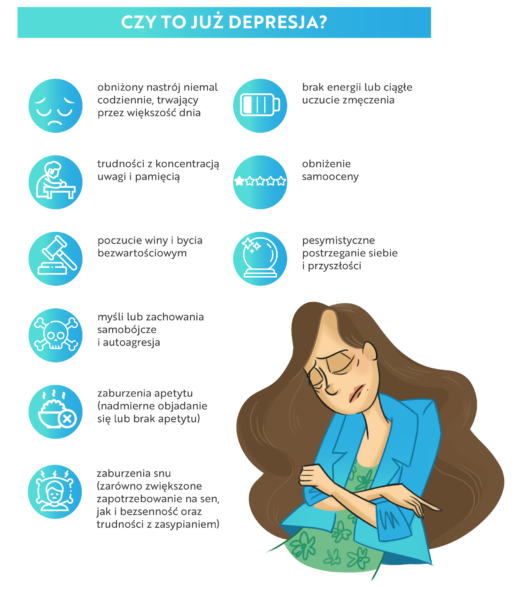
Najczęstsze objawy depresji
Skrajnie przygnębiona osoba, która izoluje się od innych ludzi, mało je, praktycznie nie wychodzi z łóżka i ma myśli samobójcze lub rezygnacyjne – tak potocznie wyobrażamy sobie człowieka cierpiącego na depresję. Obraz ten nie zawsze jednak pokrywa się z rzeczywistością, a depresja miewa zupełnie inną, uśmiechniętą twarz. Po czym w takim razie poznać, że nie mamy już do czynienia z „normalnym” smutkiem, ale poważną chorobą?
Według oficjalnych klasyfikacji zaburzeń psychicznych (ICD-10 oraz DSM-5) o epizodzie depresyjnym można mówić, jeżeli co najmniej trzy z poniższych objawów utrzymują się dłużej niż przez dwa tygodnie:
– obniżony nastrój niemal codziennie, trwający przez większość dnia
– utrata zainteresowań i anhedonia (brak zdolności do odczuwania radości)
– brak energii lub ciągłe uczucie zmęczenia
– trudności z koncentracją uwagi i pamięcią
– obniżenie samooceny
– poczucie winy i bycia bezwartościowym
– pesymistyczne postrzeganie siebie i przyszłości
– myśli lub zachowania samobójcze i autoagresja
– zaburzenia snu (zarówno zwiększone zapotrzebowanie na sen, jak i bezsenność oraz trudności z zasypianiem)
– zaburzenia apetytu (nadmierne objadanie się lub brak apetytu)
Niektórzy chorzy nie doświadczają „klasycznych” epizodów depresyjnych. Jeśli dostrzegasz u siebie jedynie 1–2 z wymienionych objawów bądź mają one niewielkie nasilenie, może to świadczyć o depresji atypowej. Łagodne symptomy utrzymujące się dłużej niż dwa lata mogą natomiast świadczyć o dystymii, którą niekiedy (niesłusznie) określa się mianem „lżejszej depresji”. Jest to przewlekłe i uporczywe zaburzenie nastroju dawniej diagnozowane jako depresja lękowa czy nerwica depresyjna. Niezależnie jednak od ich nasilenia, jeżeli zauważysz niepokojące objawy, zwróć się o pomoc, gdyż depresja oraz dystymia może – i powinna – być leczona.
Zespół somatyczny w depresji
Niekiedy objawom depresyjnym ze strony psychiki towarzyszą te objawy fizyczne, określane „zespołem somatycznym”. Zalicza się do nich: spadek masy ciała o 5% lub więcej, spowolnienie bądź przyspieszenie psychoruchowe, znaczny spadek bądź całkowita utrata libido, niezdolność do odczuwania radości i zainteresowania tym, co wcześniej sprawiało przyjemność, a także silne pogorszenie samopoczucia w godzinach porannych.
Przyczyny depresji
Mechanizmy stojące za rozwojem depresji nie są do końca poznane, z pewnością jednak nie jest ona w żadnej mierze winą czy słabością chorego. Wśród czynników, które mogą przyczynić się do wystąpienia epizodu depresyjnego, wymienia się: trudne sytuacje i wydarzenia życiowe (takie jak: traumy dziecięce, seksualne, utrata pracy, rozwód, śmierć bliskiej osoby), współistnienie choroby przewlekłej, niepełnosprawności lub uzależnienia, przewlekły stres, przeciążenie nauką bądź pracą, samotność, uwarunkowania genetyczne czy zaburzenia hormonalne.
Leczenie depresji
Depresja jest poważną chorobą, która nie zniknie sama. Radzenie choremu, by „się ogarnął”, „więcej się ruszał”, „wziął się w garść” i „nie przesadzał, bo inni mają gorzej”, przyniesie więcej szkody niż pożytku. Oczywiście empatyczne i mądre wsparcie bliskich może ułatwić i przyspieszyć proces dochodzenia do zdrowia, jednak zasadniczo leczenie depresji odbywa się za pomocą interwencji farmakologicznych oraz psychoterapii. Nieleczona depresja staje się chorobą śmiertelną, gdyż może prowadzić do samobójstwa. Stąd tak istotne jest wczesne postawienie diagnozy i podjęcie odpowiednich działań.
Po rozpoznaniu epizodu depresyjnego lekarz szuka przyczyny choroby i szuka właściwego rozwiązania (w skrajnych przypadkach zagrożenia zdrowia i życia pacjenta konieczna może być hospitalizacja). Specjalista ocenia, jak dotkliwa jest depresja (łagodna, umiarkowana czy ciężka), w jaki sposób wpływa na życie codzienne chorego i czy istnieje ryzyko samobójstwa. Następnie przygotowuje plan leczenia. Na ogół obejmuje on psychoterapię połączoną ze stosowaniem leków zapisanych przez psychiatrę.
Podjęcie psychoterapii jest zalecane chorym niezależnie od rodzaju depresji. Skuteczność tej metody w procesie leczenia zaburzeń depresyjnych została udowodniona naukowo. Terapia pozwala zmniejszyć objawy depresyjne i ograniczyć nawroty choroby.
W łagodzeniu symptomów i skutków depresji ważną rolę odgrywają też leki antydepresyjne. Dobór konkretnych specyfików odbywa się w gabinecie psychiatry, pod kontrolą lekarza. Aby były skuteczne, niezbędne jest ich regularne stosowanie. Niekiedy wywołują one działania niepożądane (np. senność, przyrost lub utratę masy ciała, zaburzenia libido), jednak obawa przed skutkami ubocznymi nie powinna powstrzymywać chorego przed podjęciem leczenia, tym bardziej że współczesne leki na ogół nie powodują poważnych efektów niepożądanych i nie są uzależniające.
Literatura
Marek Jarema, Depresja i zaburzenia lękowe. W gabinecie specjalisty, PZWL, Warszawa 2021.
Krzysztof Krajewski-Siuda, Szymon Żyśko, Męska depresja. Jak rozbić pancerz, Mando Iside, Kraków 2023.
Robert L. Leahy, Pokonaj depresję, zanim ona pokona ciebie, Wydawnictwo Uniwersytetu Jagiellońskiego, Kraków 2014.
NFZ o zdrowiu. Depresja [raport], NFZ 2023.
Spencer Smith , Steven C. Hayes, W pułapce myśli. Jak skutecznie poradzić sobie z depresją, stresem i lękiem, GWP, Gdańsk 2021.
Streszczenie
Depresja jest jedną z najczęściej występujących chorób. Szacuje się, że dotyka ok. 280 mln ludzi na całym świecie. Według WHO stanowi główną przyczynę niesprawności i niezdolności do pracy. Dwa razy częściej dotyka kobiet niż mężczyzn, lecz mimo to ponad połowa przypadków depresji pozostaje nierozpoznana, a spośród prawidłowo zdiagnozowanych pacjentów tylko połowa otrzymuje właściwe leczenie. Tymczasem chorobę tę można (i należy) skutecznie leczyć, zarówno za pomocą interwencji farmakologicznych, jak i psychoterapii.